性感染症
 性感染症はかゆみ、おりものの増加、血が混じるなどの症状が出る場合もありますが、ほとんど無症状で検査をして偶然見つかることも多いです。また女性が性感染症にかかると将来、流産や不妊症のリスクを背負ったり、母親から赤ちゃんに産道感染して新生児肺炎や結膜炎の原因になりえるのできちんと診断、治療、再検査(治っているかどうか)を受けてください。
性感染症はかゆみ、おりものの増加、血が混じるなどの症状が出る場合もありますが、ほとんど無症状で検査をして偶然見つかることも多いです。また女性が性感染症にかかると将来、流産や不妊症のリスクを背負ったり、母親から赤ちゃんに産道感染して新生児肺炎や結膜炎の原因になりえるのできちんと診断、治療、再検査(治っているかどうか)を受けてください。
当然のことですがパートナーも同時に治療してピンポン感染を防ぐことが肝要です。
性感染症の種類
性器クラミジア
日本でもっとも多い性感染症で、放置すると不妊症、子宮外妊娠、流産の原因になります。
症状
おりものに血が混じるほか女性の8割は無症状です。のどに感染すると軽度の咽頭痛や頸部のリンパ節が腫れることもありますが自覚症状はないことも多いです。分娩時の産道感染で母子感染することがあります。
原因
クラミジア・トラコマチスの感染により起こります。
診断
クラミジア・トラコマチスの感染により起こります。
治療
テトラサイクリン系薬、マクロライド系薬、およびニューキノロン系抗生剤の内服をします。性器に感染したものと比較すると、咽頭に感染したものでは、治療に時間がかかることが多いです。
淋病
症状
女性は自覚症状が少ないですが、淋菌感染によりHIV感染がしやすくなります。
原因
淋菌の性行為による感染です。子宮頸管炎、骨盤腹膜炎、卵管不妊症、子宮外妊娠、慢性骨盤痛の主な原因となります。咽頭や直腸(アナルセックスによる)も感染源になります。
治療
抗生剤の内服ですが、最近は耐性菌(薬が効かない)が30~80%と増加しています。
膣トリコモナス症
症状
無症状のことも多いです。魚のような臭いがする黄緑色で泡状の大量のおりもの、膣や外陰部に灼熱感や痛み、かゆみ、性交痛、排尿困難を伴うものまであります。
原因
トリコモナスという原虫が膣に感染することで起きる病気です。顕微鏡で生きた原虫が動くことを確認して診断するため、おりもの採取の条件によっては診断が難しいことがあります。他のクラミジア、淋病などの性感染症の治療を終えた後も症状が続く場合は、トリコモナス感染症の有無を再検査することも必要でしょう。
治療
メトロニダゾール内服あるいは膣錠を入れます。
性器ヘルペス
症状
初感染(人生初めての感染)の場合は外陰部粘膜に時にびらん(ただれ)を伴う2~3㎜の水疱が多発し激痛で排尿もしにくく歩くことも難しくなる場合もあります。再発時には症状は軽くなり、発熱はなくびらんや違和感程度です。
原因
単純ヘルペスウィルスすなわちHSV-1(口唇ヘルペス)およびHSV-2(性交渉による感染)が原因です。両方とも性器ヘルペスの原因になります。症状がないときにも感染します。
診断
性交歴と症状、外陰部の皮疹でおおむね診断はつきます。しかし性器ヘルペス初感染による高熱で救急外来(内科系)を受診しても、本人が外陰部の症状について医師に告げない場合は、原因不明の熱として診断がつかないこともあります。
治療
アシクロビル、ファムシクロビル、およびバラシクロビルなどの抗ウィルス薬の内服(飲み薬)、外用(塗り薬)、ときには点滴で治療します。症状が治まった後もウイルスは生涯、身体から消えることはなく神経節に潜んで、免疫力が落ちたときに再び症状を起こします。慢性化すると内服薬を長期にわたり飲み続けることもあります。
新生児ヘルペス
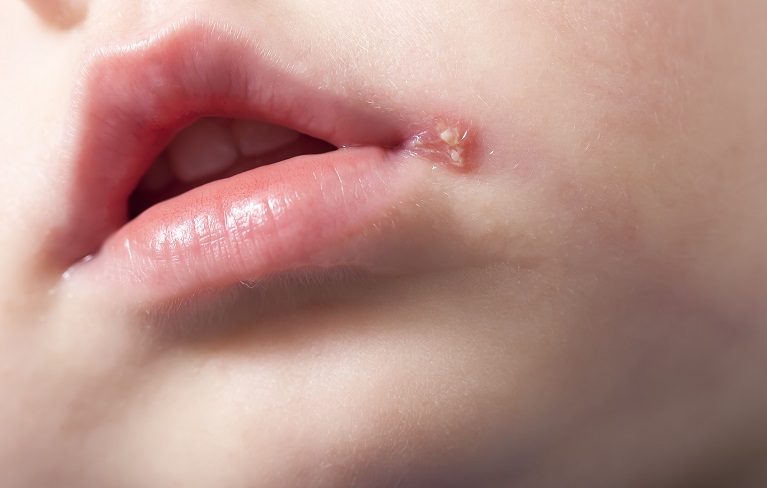 新生児ヘルペスは出産時に産道でHSVに接触することで引き起こされます。稀に新生児ヘルペスは髄膜脳炎など命にかかわる状態となります。
新生児ヘルペスは出産時に産道でHSVに接触することで引き起こされます。稀に新生児ヘルペスは髄膜脳炎など命にかかわる状態となります。
新生児ヘルペスのリスクは、母親が妊娠後期にHSVに初めて感染したときが最大となります。妊娠前に性器ヘルペスに感染している女性が産んだ新生児がHSVの伝播を受けるリスクは非常に低いです。
予防
HSV-1、HSV-2ともに、口唇や性器にヘルペス症状(水疱・ただれ)が現れた時に最も感染力が高くなります。しかし、自覚症状や目に見える症状がないときでも感染力を持ちます。口唇ヘルペスの症状が現れている人は、他の人との接触や唾液が触れた物品の共有を避けてください。また、これらの人は、セックスパートナーの性器にヘルペスが伝播することを避けるために、オーラルセックスを控える必要があります。性器ヘルペスの症状のある人は、何れの症状があった場合にも性行為を控えておく必要があります。
梅毒
梅毒は、性器と性器、性器と肛門(アナルセックス)、性器と口の接触(オーラルセックス)などによってうつる感染症です。
原因
梅毒トレポネーマという病原菌です。
症状
感染後の経過期間によって、症状の出現する場所や内容が異なります。
Ⅰ期:感染後約3週間
初期には、感染がおきた部位(主に陰部、口唇部、口腔内、肛門等)にしこりができることがあります。
また、股の付け根の部分(鼠径部)のリンパ節が腫れることもあります。
痛みがないことも多く、治療をしなくても症状は自然に軽快します。
第Ⅱ期:感染後数ヶ月
治療をしないで3ヶ月以上を経過すると、病原体が血液によって全身に運ばれ、手のひら、足の裏、体全体にうっすらと赤い発疹が出ることがあります。小さなバラの花に似ていることから「バラ疹(ばらしん)」とよばれています。
発疹は治療をしなくても数週間以内に消える場合があり、また、再発を繰り返すこともあります。
しかし、抗菌薬で治療しない限り病原菌である梅毒トレポネーマは感染し続けています。
晩期顕性梅毒(感染後数年)
感染後、数年を経過すると皮膚や筋肉、骨などにゴムのような腫瘍(ゴム腫)が発生することがあります。
また、心臓、血管、脳などの複数の臓器に病変が生じ、場合によっては死亡に至ることもあります。
治療
抗菌薬を内服することで治療します。
内服期間等は病期により異なります。
再感染
一度治って抗体ができてもまた感染する可能性があります。
先天梅毒
梅毒に罹患している母体から胎盤を通じて胎児に伝播される多臓器感染症です。
尖圭コンジローマ
症状
自覚症状はありません。感染後、外陰部、肛囲、肛門内、尿道口、腟にイボ状の小腫瘍が多発します。腫瘍は、先の尖った乳頭状の腫瘤が集簇(しゅうぞく)した独特の形をしており、乳頭状、鶏冠状、花キャベツ状等と表現されます。数ヶ月でカリフラワー状に増大することがあります。良性の腫瘍で自然消失率20~30%ですが再発を繰り返します、時に癌になることもあります。
不顕性感染者(感染しているが症状がない人)は妊娠による免疫能の低下に伴い、妊娠すると尖圭コンジローマを発症することがあります。
原因
ヒトパピローマウィルス(HPV)感染により起こります。
治療
軟膏を塗る方法と、外科的治療があります。外科的治療には、切除、電気メスによる焼灼(しょうしゃく)法や液体窒素による凍結法、レーザー蒸散などがあります。
マイコプラズマ・
ウレアプラズマ感染症
マイコプラズマには200種類ほどのタイプがありますがそのうち性感染症の原因になりえるのは以下の4つです。
- マイコプラズマ・ジェニタリウム
- マイコプラズマ・ホミニス
- ウレアプラズマ・ウレアリティクム
- ウレアプラズマ・パルヴム
②・③・④は、ほとんどの健康な女性の膣や子宮頸部に存在しており、病原性をもつことはほとんどありません。
マイコプラズマ・
ジェニタリウム感染
症状
性交痛、性交後出血、おりものなどです。
治療
アジスロマイシン、テトラサイクリンなどの抗生剤内服です。
骨盤腹膜炎

骨盤腹膜炎とは、細菌感染により骨盤内の臓器が炎症を起こし、その臓器を覆っている腹膜にまで炎症が及ぶ病気のことです。
症状
下腹部痛、おりものの増加、発熱、性交痛、不正出血、右下腹部痛などです。
原因
クラミジア、淋菌、大腸菌、ブドウ球菌、連鎖球菌、バクテロイデス、ペプトストレプトコッカスなどで複数の菌が感染していることが多いです。
診断
下腹部痛を呈するほかの疾患との鑑別診断のために血液検査、経腟超音波検査などを行います。
治療
原因菌に対応した抗生剤を使用します。
不正出血(不正性器出血)
おりものに血が混じる場合、生理ではないのに少量の出血がつづく場合
20歳~30歳代では

- 女性ホルモンのアンバランスや排卵にともなう出血
- クラミジア、淋病など性感染症
- 流産や子宮外妊娠
- 多のう胞性卵巣
- 血液凝固異常
が考えられます。
30歳代半ば以降では
前項の疾患に加えて、子宮内膜ポリープ、子宮頸管ポリープ、子宮筋腫、子宮腺筋症、子宮頸がん、子宮内膜がん、卵巣がんなどの可能性もあります。
更年期世代以降では
さらに萎縮性膣炎(女性ホルモン減少)、閉経前の女性ホルモンの乱れ、子宮内膜がん、子宮内膜増殖症などの疾患も考えておきます。
診断
- 性感染症検査
- 血液検査
- 超音波検査
- 子宮がん検査
などを行います。
治療
それぞれの原因に応じた治療を行います。
子宮頸管ポリープ
子宮の入り口付近(子宮頸管)の粘膜にできるポリープです。まれに悪性のものがあります。原則的には切除します。
子宮内膜ポリープ
子宮の内側をおおう子宮内膜表面から突出したポリープです。診断は経腟超音波検査、子宮鏡を用います。まれに悪性のことがあるので内膜検査を行います。
- 不正出血などの症状
- 不妊症の原因と考えられる場合
- 18㎜以上あり悪性の可能性がある場合には子宮鏡などの詳しい検査を行います。
性交後出血
 子宮膣部びらん、子宮頚管ポリープなど良性疾患の他に、性感染症、子宮頸がん、子宮内膜がんなどがあります。性交による機械的な摩擦によりとくにピル服用中の方に性交出血がみられることもあります。
子宮膣部びらん、子宮頚管ポリープなど良性疾患の他に、性感染症、子宮頸がん、子宮内膜がんなどがあります。性交による機械的な摩擦によりとくにピル服用中の方に性交出血がみられることもあります。
性器にひりひり感があるときには性器ヘルペス、梅毒なども要注意です。